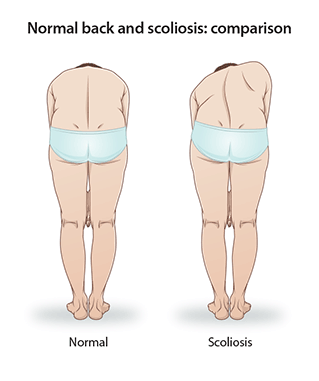
Scolioza este o deformare tridimensională (3D) a coloanei vertebrale care presupune lateralitate, torsiune la nivelul corpilor vertebrali și compresie la nivelul coloanei. Afecțiunea implică modificări în toate cele trei planuri ale corpului:
- Plan frontal (privit din față sau din spate)
- Coloana se curbează spre stânga sau spre dreapta (forma de „C”sau „S”).
- Plan sagital (privit din lateral)
- Se modifică curburile normale ale coloanei: cifoza toracică(cocoașa spatelui) și lordoza lombară (curbura din zona inferioră).
- În scolioză, aceste curburi pot deveni aplatizate sau accentuate.
- Plan transversal (privit de sus în jos)
- Coloana se rotește în jurul propriei axe. Acest fenomen se numește rotație vertebralăși este o caracteristică esențială a scoliozei. Corpii vertebrali se rotesc în direcția concavității, mai exact , spre interiorul curburii.
- Această rotație face ca coastele să iasă în evidență pe o parte, formând o gibozitate costalăvizibilă când pacientul se apleacă în față (testul Adam).
Clasificarea scoliozelor
Scoliozele sunt clasificate în funcție de mai mulți parametri precum vârsta la care apare, tipul scoliozei (structurală sau nestructurală), cauza apariției ( congenitală, neuromusculară, etc.) direcția deformării coloanei vertebrale (dextroconvexă sau sinistroconvexă) și de gravitatea curburii măsurată prin unghiul Cobb, care este standardul principal de evaluare al severității deviației coloanei vertebrale. Acest unghi se determină pe radiografii și reflectă cât de mare este deformarea în plan frontal.
Mai mult, scolioza poate fi confirmată și în urma evaluării pe baza unor teste funcționale precum testul Adam sau testul firului cu plumb.
| Stadiu | Unghi Cobb | Gravitate | Observații |
| Ușoară (Stadiul I) | 10° – 20° | Scolioză minoră | Poate necesita doar monitorizare; exerciții. |
| Moderată (Stadiul II) | 20° – 40° | Scolioză medie | Poate necesita corset la copii/adolescenți. |
| Severă (Stadiul III) | 40° – 60° | Scolioză severă | Corset sau intervenție chirurgicală posibilă. |
| Foarte severă (Stadiul IV) | > 60° | Scolioză foarte severă | De obicei indică necesitatea unei intervenții chirurgicale; risc pentru funcția pulmonară. |
Trebuie menționat faptul că sub 10° nu se consideră scolioză, ci doar o asimetrie vertebrală iar la copii și adolescenți, riscul de progresie e mai mare dacă curbura este deja peste 20° și dacă nu au încheiat încă creșterea osoasă.
Cauzele scoliozelor
- Episoadele de creșterea bruscă pot determina o inegalitate temporară a membrelor inferioare, fapt ce poate duce la compensări musculare ce pot deforma perturba aliniamentul corect al coloanei vertebrale.
- Posturile incorecte menținute pe o durată îndelungată generează tensiuni la nivelul lanțurilor miofasciale care, implicit, influențează curburile coloanei vertebrale.
- Malformațiile de la nivelul coloanei vertebrale reprezintă adesea cauza principală a scoliozelor structurale care ,în cazuri grave, necesită tratament chirurgical.
- Probleme ale aparatului oculomotor pot determina niște tensiuni musculare suplimentare ce au rolul de a ajusta subtil poziția capului cu scopul de a compensa viciile de refracție de la nivelul ochilor.
- Leziunile de la nivelul coccisuluireprezintă o cauză ascunsă a scoliozelor, deoarece poziția vertebrelor coccicene influențează în mod direct aliniament coloanei.
- Purtarea talonetelor rigide produce tensiuni la nivelul gleznelor și musculaturii tălpii care vor genera în mod ascendent complensări musculare.
- Purtarea aparatului dentar poate genera tensiuni suplimentare la nivelul oaselor capului care se pot transmite progresiv la nivelul regiunilor coloanei vertebrale.
Tipuri principale de scolioză:
- Idiopatică– cea mai frecventă, de cauză necunoscută (adesea apare în adolescență).
- Congenitală– cauzată de malformații ale vertebrelor prezente de la naștere.
- Neuromusculară– asociată cu boli ca paralizia cerebrală sau distrofia musculară.
- Degenerativă– apare la adulți, cauzată de uzura discurilor intervertebrale și articulațiilor coloanei.
Clasificare în funcție de structura coloanei
Diferența dintre scolioza structurală și scolioza nestructurală (funcțională) este esențială pentru stabilirea tratamentului corect. Iată cum se pot deosebi clar cele două tipuri:
Scolioza structurală presupune o deformare reală a vertebrelor (modificări osoase, rotații vertebrale, curburi fixe), curbura menținându-se indiferent de poziția adoptată. Netratată, poate progresa, mai ales în perioada adolescentină.
Scolioza nestructurală (funcțională sau posturală) este o deviație temporară și reversibilă a coloanei, fără deformări osoase. În acest caz, curburile se reduc sau dispar atunci când pacientul este așezat culcat sau când se fac niște modificări la nivelul posturii.
Acest tip de scolioză poate avea cauze temporare precum inegalitate de membre specifică perioadei de creștere, contracturi musculare (în special la musculatura paravertebrală) sau menținerea unor posturi incorecte pe o perioadă îndelungată de timp.
Clasificarea în funcție de vârstă
Scolioza poate fi clasificată și în funcție de vârsta la care apare, deoarece momentul dezvoltării poate indica atât cauza probabilă, cât și evoluția bolii. Iată o caracterizare clară pe grupe de vârstă:
| Tip de scolioză | Vârstă | Cauze principale | Risc de progresie | Sex predominat |
| Infantilă | 0–3 ani | Idiopatică/congenitală | Mediu–mare | Băieți |
| Juvenilă | 4–10 ani | Idiopatică/neurologică | Mare | Fete |
| Adolescentină | 11–18 ani | Idiopatică (SIA) | Foarte mare | Fete |
| Adulți | >18 ani | Degenerativă/istoric de scolioză | Variabil | Femei (în forma degenerativă) |
De specificat faptul că, în perioada adolescentină, fetele sunt mult mai predispuse in a dezvolta o scolioză din cauza fluctuațiilor endocrine specifice acestei perioade care pot influența ritmul de dezvoltare al sistemului locomotor. Raportul este de 7:1 (fete/băieți) pentru formele severe .
Teste funcționale:
Testul Adam
Testul Adam (sau testul de aplecare înainte – Adam’s Forward Bend Test) este o metodă simplă, rapidă și neinvazivă folosită în screeningul scoliozei, în special la copii și adolescenți. Acest test pune în evidență deformările tridimensionale ale coloanei, în special rotația vertebrală și asimetria cutiei toracice.
| Rezultat | Posibilă interpretare |
| Simetrie perfectă | Fără scolioză semnificativă |
| Asimetrie vizibilă (cocoașă costală) | Rotație vertebrală = posibilă scolioză structurală |
| Asimetrie care dispare la întindere | Posibilă scolioză funcțională/posturală (nu structurală) |
Testul firului cu plumb
Testul firului cu plumb este o metodă simplă și eficientă de evaluare a posturii și aliniamentului corpului, folosită în special pentru a depista scolioza și tendința de agravare a acesteia. Este adesea utilizat de către ortopezi, fizioterapeuți sau kinetoterapeuți pentru a examina eventualele devieri ale coloanei vertebrale.
Pentru a efectua testul , se utilizează un fir subțire ce are atașat la capăt o mică greutate. Punctul de referință superior îl reprezintă vertebra C7 sau baza craniului, iar firul trebuie lăsat să atârne întins de-a lungul coloanei vertebrale, în timp ce greutatea atinge solul.
Dacă firul trece deasupra liniei interfesiere înseamnă că scolioza nu va mai progresa. În schimb, dacă există o deviere de minim 1cm între linia interfesieră și firul cu plumb, scolioza va mai evolua, deoarece corpul are mereu tendința de a menține pe aceeași linie coccisul cu baza craniului.
Tratamentul scoliozei
Pentru a trata scolioza este necesară reechilibrarea musculaturii antigravitaționale prin metode terapeutice precum reeducarea posturală globală sau terapia Schroth deoarece presupun o abordare tridimensională a problemei. Pentru a încetini progresia scoliozei se recomandă utilizarea corsetelor funcționale care pot fi ajustate odată cu ameliorarea curburilor obținută în urma ședințelor de recuperare.
În cazuri grave, în care unchiul Cobb este de peste 50°, se recomandă intervenția chirurgicală.
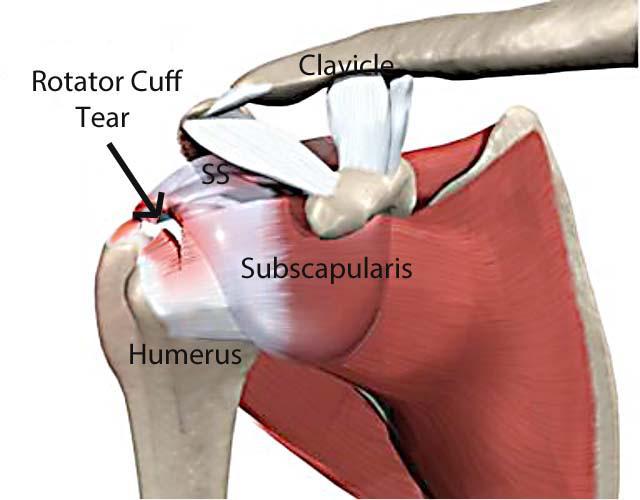
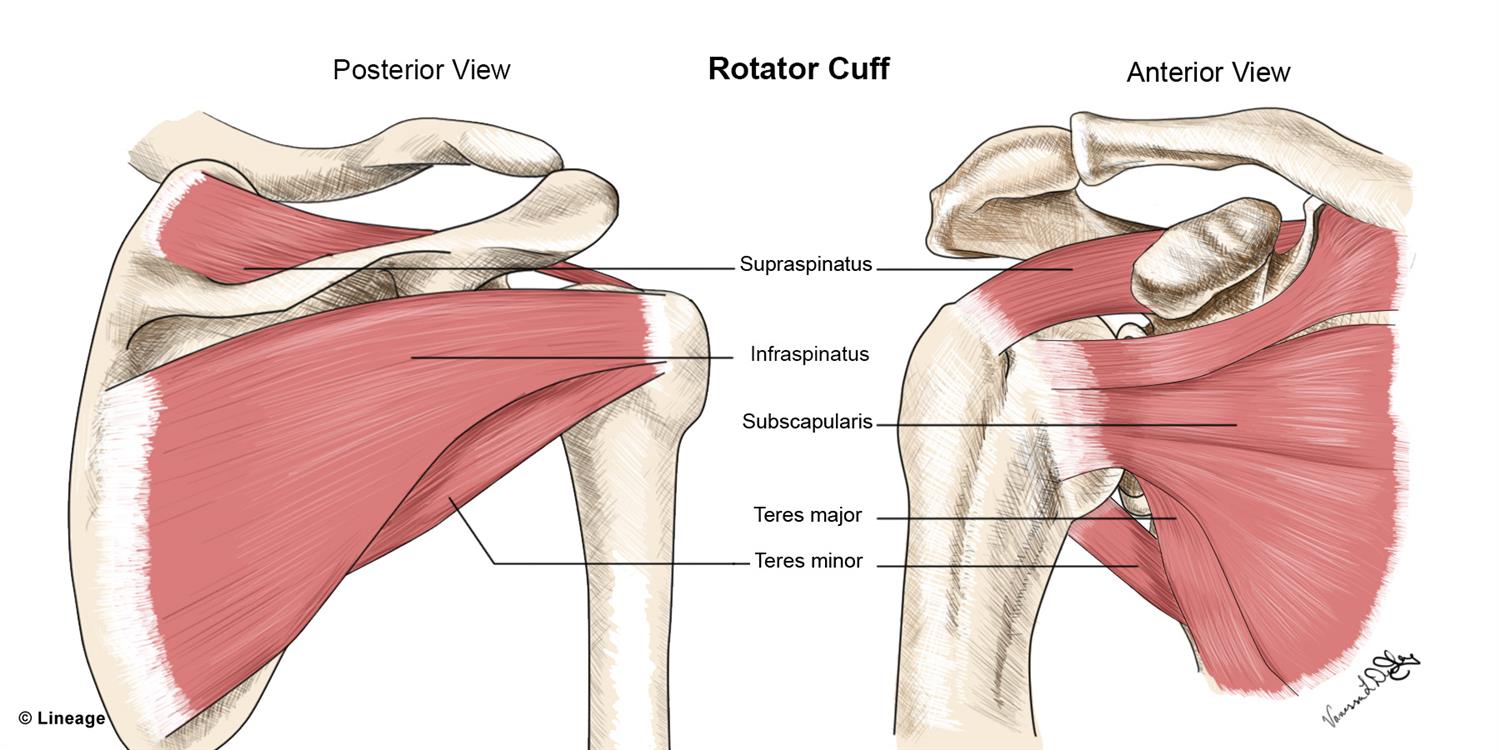
Articulația umărului este alcătuită din 3 oase: humerusul ( regiunea proximală), omoplatul și clavicula. Articulația gleno-humerală este una de tip bilă. Practic, capul humeral (bila) aderă pe suprafața cavității glenoide a scapulei.
Brațul este menținut în acest mod de mușchii coafei rotatorii.
Termenul de coafă rotatorie definește 4 mușchi distincți care asigură forța și stabilitatea mișcărilor făcute de articulația umărului. Acești mușchi mai poartă denumirea de SITS, fiecare literă din această abreviere fiind inițiala fiecărui mușchi (supraspinos, infraspinos, teres minor și subscapular).
Mușchii își au originea pe scapulă (omoplat) și se inseră pe capul humerusului, înconjurând astfel articulația glenohumerală. Acești mușchi sunt implicați într-o multitudine de mișcări precum flexia, abducția, rotația internă și rotația externă.
Mișcarea este faciliată de bursa acromială care asigură lubrifierea articulației. Astfel, tendoanele mușchilor ce alcătuiesc coafa rotatorie alunecă liber atunci când mișcăm brațul. În cazul unei leziuni la nivelul coafei rotatorii, bursa poate deveni la rândul ei inflamată și durereoasă.
Cauze și factori de risc
Leziunile de coafă rotatorie devin comune odată cu înaintarea în vârstă. Totuși, acestea pot surveni mai devreme în cazul persoanelor care au profesii (muncitori, pictori, tâmplari, manipulatori de marfă) sau practică sporturi (volei, handbal, tenis, etc.) ce prespun efectuarea mișcărilor repetitive deasupra capului.
- Printre cele mai comune leziuni de coafă rotatorie, se numără:
- Microrupturile sau macrorupturile fibrelor musculare sau a tendoanelor
- Tendinitele (inflamație acută a țesuturilor moi)
- Tendinopatiile ( degenerescența sau iritarea cronică a țesuturilor moi)
- Sindromul de impingement (disfuncție biomecanică a articulației umărului)
Există două cauze principale ale rupturilor de coafă rotatorie : Leziunile acute și procesele degenerative.
Leziunile acute – Acestea apar în momentul în care se produce un traumatism direct (căzătură, lovitură sau o mișcare bruscă la nivelul umărului), care poate fi însoțit de fracturarea claviculei sau de dislocarea umărului.
Procesele degenerative – Odată cu înaintarea în vârstă, abilitatea naturală de refacere a mușchilor și tendoanelor se reduce, iar mișcările repetitive și pintenii osoși creează leziuni la nivelul coafei rotatorii.
Simptome
Printre cele mai comune simptome ale leziunilor de coafă rotatorie, se numără:
- Durere în repaus sau în timpul nopții, în special dacă dormim pe partea afectată
- Durere în timpul ridicării și coborârii brațului sau în anumitor mișcări
- Slăbiciune musculară în timpul ridicării sau rotării brațului
- Pocnituri ușoare în articulație atunci când se efectuează anumite mișcări
Tratament
În aproximaiv 80% din cazuri, tratamentul non chirurgical va elimina durerea și va îmbunătăți funcția umărului. Printre metodele specifice, se numără:
Repausul – Evitarea mișcărilor din articulația umărului, pentru o anumită perioadă, poate favoriza refacerea țesuturilor moi.
Evitarea activităților care presupun mișcări repetitive și solicitante din articulația umărului
Administrarea medicamentelor antiinflamatoare nesteroidiene pentru a reduce durerea și edemul.
Kinetoterapia și exercițiile de forță – Exercițiile specifice au scopul de a recupera amplitudinea de mișcare, stabilitatea și forța mușchilor coafei rotatorii. Tonifierea musculară asigură prevenirea leziunilor ulteriore.
Injecțiile cu antiinflamatoare steroidiene – Dacă odihna, medicația și fizioterapia nu reduc durea, o injecție cu un anestezic local și cu cortizon se pot dovedi utile.
Avantajul principal al tratamentului nonchirurgical este evitarea unor complicații ce pot apare în urma unei operații (infecție, rigiditate permanentă, prelungirea perioadei de recuperare, complicații apărute în urma anesteziei, etc.)
Prevenire
Pentru a evita leziunile de coafă rotatorie, se recomandă exersarea mușchilor care facilitează mișcările specifice articulației umărului, în special a celor care realizează rotația externă a brațului. De asemenea, trebuie acordat timp suficient repausului dacă activitățile profesionale sau sportive presupun efectuarea unor mișcări repetitive .
Surse
https://orthoinfo.aaos.org/en/diseases–conditions/rotator-cuff-tears/
https://www.mayoclinic.org/diseases-conditions/rotator-cuff-injury/symptoms-causes/syc-20350225
https://my.clevelandclinic.org/health/diseases/8291-rotator-cuff-tears-overview
https://www.physio-pedia.com/Rotator_Cuff_Tears
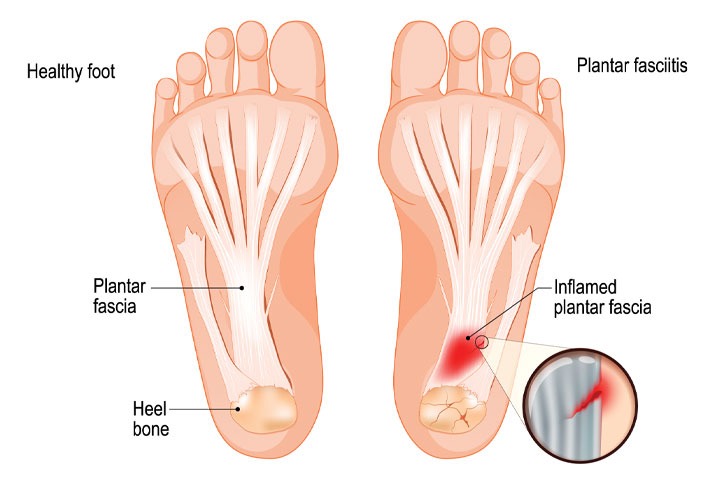
”Planta” se referă la zona de la baza piciorului iar ”fascia” se referă la țesuturi fibroase conjunctive. Așadar, fascia plantară este o bandă de țesut fibros de la baza piciorului, care își are originea de la călcâi (calcaneu) și se întinde, atașându-se de oasele lungi numite metatarsiene.
Fascia plantară are rolul de a menține arcul piciorului și joacă un rol important asigurând echilibrul și stabilitatea în timpul mișcărilor
• Când greutatea este descărcată de pe picior, în repaus, articulația gleznei este în poziție neutră iar fascia plantară este scurtată.
• În ortostatism (stat în picioare), greutatea este repartizată pe picioare, iar fascia plantară este alungită.
• În timpul mersului și alergatului, piciorul are contact cu solul, iar arcul plantar se aplatizează, întinzând fascia plantară. Pentru a facilita desprinderea de sol, fascia se scurtează.
Ruptura fasciei plantrare determină probușirea boltei plantare și apariția piciorului plat.
Fasciita plantară este a treia cea mai comună leziune specifică alergătorilor care afectează anual , în Statele Unite, aproximav 1 milion de oameni.
Alergătorii și atleții care suferă de fasciită plantară obesrvă o durere la nivelul călcâiului care devine din ce în ce mai intensă în timpul antrenamentelor. Fără tratament adecvat, durerea va deveni insuportabilă, fapt ce va duce la întreruperea activităților zilnice.
Simptomele fasciitei plantare
Simptomele fasciitei plantare apar adesea pe parcursul unei zile sau zile. De exemplu, o persoană poate merge la jogging și poate observa o durere redusă la unul dintre călcâie care dispare, dar se agravează mai târziu în cursul săptămânii, pe durata următorului antrenament. Simptomele fasciitei plantare sunt descrise mai jos.
Durere acută la nivelul călcâiului – O durere ascuțită în interiorul călcâiului (chiar în spatele arcului piciorului) este un semn distinctiv al fasciei plantare.
Durere resimțită după odihnă prelungită – Durerea este de obicei cea mai vizibilă când te ridici din pat dimineața sau când te ridici de pe scaun după ce ai stat o perioadă lungă de timp. Această durere apare deoarece fascia plantară se scurtează atunci când piciorul este în repaus. Mersul pe jos și o perioadă scurtă de timp în picioare, de obicei, alungește fascia plantară, determinând diminuarea sau dispariția durerii.
Durere apărută în urma unei activități prelungite – Așa cum odihna prelungită poate determina strângerea fasciei, activitatea prelungită poate încorda fascia și poate duce la slăbirea acesteia, cauzănd durere.
Sensibilitate la nivelul călcâiului – Presiunea aplicată pe călcâi cauzează durere.
Durere la flexie – Flexia piciorului și a degetelor de la picioare în sus, spre tibie (flexie dorsală), poate fi inconfortabilă sau dureroasă. Acest simptom poate fi mai rău dacă persoana are și un tendon lui Ahile strâns.
Parestezii (furnicături ) sau senzație de arsură la nivelul piciorului – Ocazional, oamenii raportează o senzație de furnicături sau de arsură la piciorul afectat, indicând posibil ca un nerv este iritat sau presat.
Mersul șchiopătat – În general, persoana afectată încearcă să evite să pună greutate pe călcâiul afectat în timpul mersului.
Cercetătorii estimează că până la o treime dintre pacienții cu fasciită plantară o resimt la ambele picioare. Majoritatea oamenilor suferă de fasciită plantară doar la un picior.
Simptomele fasciitei plantare apar adesea după ce o persoană și-a schimbat rutina. De exemplu, când a început să poarte pantofi noi, să se antreneze mai mult sau să facă exerciții pe o suprafață nouă.
Cauze și factori de risc
În timpul mersului și alergării, fiecare pas determină să se întindă și să se contracte. Pe o distanță de câțiva kilometri fascia se întinde și se contractă de mii de ori.
Acest efort repetitiv poate cauza:
• Micro leziuni la nivelul fasciei plantare
• Inflamarea fasciei plantare
Inflamația și/sau micro leziunile se produc aproape de locul în care fascia plantară se atașează de calcaneu (de aceea se resimt dureri în călcâi). Inflamația cronică slăbește fascia plantară și o predispune spre rupere, în timp ce micro leziunile favorizează inflamația.
Cei mai cunoscuți factori de risc sunt :
Pronația excesivă a piciorului – În mod normal, când piciorul ia contact cu solul, se rotește ușor spre interior (pronație). Atunci când se produce o pronație prea accentuată, crește presiunea asupra arcului plantar, fapt ce favorizează leziunile. Pronația excesivă este specifică persoanelor care au piciorul plat.
Accentuarea arcului plantar – Deși fascia plantară favorizează menținerea arcului plantar, scurtarea excesivă a acestuia, produce inflamație la nivelul tălpii.
Mușchii flexori plantari slabi – Mușchii care se găsesc pe partea inferioară a piciorului împreună cu fascia plantară sunt mușchii intrinseci ai picioarelor. Dacă acești mușchi sunt slabi, fascia plantară poate fi supusă unei tensiuni excesive.
Alergare – Câțiva kilometri de jogging forțează fascia plantară să se întindă și să se contracte de câteva mii de ori. Dacă fascia este inflamată sau se confruntă cu micro-lacrimi, atunci alergarea va provoca durere la fiecare pas.
Statul în picioare pentru o perioadă prelungită sau mersul pe jos – Perioadele prelungite de stat în picioare sau de mers pot încorda fascia plantară. Țesutul are nevoie de timp pentru a se odihni și a se recupera.
Activitate fizică insuficientă – Așa cum prea multă activitate poate provoca fasciită plantară, la fel de mult dăunează și deficitul. Când piciorul este în repaus, fascia plantară este scurtată și poate deveni rigidă. Activitatea regulată, intermitentă poate menține fascia plantară suplă și puternică.
Rigiditatea tendonului lui Ahile – Când tendonul lui Ahile este scurtat, glezna are o mobilitate redusă, iar ca urmare, este dificil să se efectueze flexia completă a piciorului (numită flexie dorsală), rigidizând astfel fascia plantară. Un studiu estimează că aproape 4 din 5 persoane cu fasciită plantară au și un tendon lui Ahile strâns.
Lungimi diferite ale picioarelor – Când o persoană are picioare de lungimi diferite, fascia plantară și alte țesuturi moi ale piciorului sunt solicitate asimetric și trebuie să compenseze mai mult pentru a absorbi șocurile și forța de reacțiune a solului.
Obezitatea – Excesul de greutate sau o creștere bruscă în greutate poate pune o presiune suplimentară asupra fasciei plantare.
Erori de antrenament – Supraantrenamentul sau creșterile bruște de intensitate ale antrenamentului (în special creșteri ale kilometrajului de alergare, a vitezei de lucru sau a alergării în deal) pot încorda fascia plantară.
Tratament
• Odihnește-te și ridică-ți piciorul pe un scaun când poți
• Puneți o compresă cu gheață (sau o pungă de mazăre congelată) într-un prosop pe zona dureroasă timp de până la 20 de minute la fiecare 2 până la 3 ore
• Purtați încălțăminte largă, confortabilă, cu toc jos și talpă moale
• Folosirea de branțuri moi sau talonete în pantofi pentru a evita contactul cu suprafața dură a solului
• Exerciții regulate de stretching, menite să crească flexibilitatea fasciei și musculaturii plantare
• Exerciții de kinetoteapie care au ca scop echilibrarea musculaturii piciorului
• Terapia trigger points
• Kinesiotaping
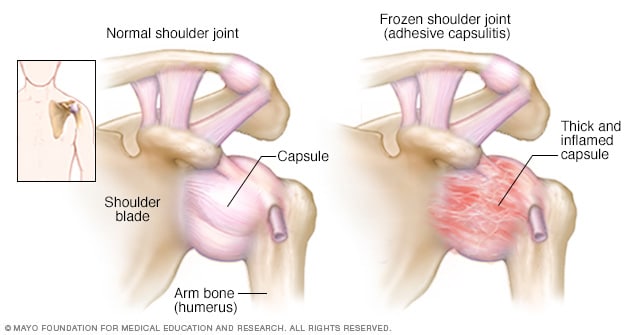
Umărul înghețat sau capsulita adezivă, este o afecțiune ce se caracterizează prin rigiditate și durere la nivelul articulației scapulo-humerale.
Simptomele încep să apară gradual, amplificându-se odată cu trecerea timpului.
Oasele, ligamentele și tendoanele care intră în alcătuirea articulației umărului sunt grupate într-o capsulă articulară. Practic, se produce o limitare a mișcării atunci când capsula articulară se rigidizează.
Simptome
Simptomele specifice umărului înghețat sunt asociate cu trei faze:
• Faza dureroasă – Faza inițială durează între 6 săptămâni și 9 luni. În tot acest timp, durerea se amplifică gradual iar mobilitatea începe să scadă.
• Faza adezivă – În acest stadiu, durerea se reduce, iar articulația devine rigidă. Activitățile de bază precum îmbrăcatul devine dificil. Mai mult, musculatura umărului este vizibil atrofiată din cauza inactivității.
• Faza de recuperare – Această fază durează între 6 luni și 2 ani . Forța musculară și mobilitatea își revin aproape complet iar durerea continuă să scadă.
Durerea difuză – Durerea este resimțită la nivelul umărului și uneori în partea superioară a brațului. Durerea apare gradual și se intensifică odată cu mișcarea umărului. Durerea este accentuată în faza incipientă și scade în fazele ulterioare.
Rigiditate la nivelul umărului – Se observă o reducere importantă a mobilității în cazul umărului înghețat. Persoanele, în general tind să evite durerea în această perioadă , așa că evită să facă mișcările specifice articulației umărului, fiind creat un cerc vicios care atrofiază musculatura coafei rotatorii, iar ca urmare, mobilitatea scade și mai mult.
Probleme cu somnul – Dormitul pe partea afectată este inconfortabilă și adesea dureroasă. Se recomandă sprijinirea brațului afectat pentru a evita disconfortul.
Cauzele și factori de risc:
Umărul înghețat este o afecțiune ce poate fi dezvoltată la orice vârstă , dar, de obicei apare la adulții cu vârste cuprinse între 40 și 60 de ani.
Genul – Femeile sunt mai predispuse să sufere din cauza capsulitei adezive. Experții asociază acest aspect cu schimbările hormonale, mai ales cu cele specifice menopauzei.
Diabetul – Persoanele cu diabet reprezintă un procent de 10-20% din totalul pacienților care suferă de umăr înghețat, compartiv cu 2% din populația generală. Motivul exact nu este cunoscut, dar unii experți susțin teoria conform căreia moleculele de glucoză se atașează de proteinele de colagen , cauzând astfel rigiditatea articulară. De asemenea, persoanele cu diabet au tendința de a dezvolta această afecțiune la ambii umeri.
Perioadele de inactivitate – Lungile perioade de inactivitate rezultate în urma unei intervenții chirurgicale, fracturi, unui infarct sau a unei boli, pot determina apariția umărului înghețat. În aceste perioade de repaus se recomandă efectuarea unor exerciții kinetoterapeutice, menite să prevină rigiditatea articulară.
Dezvoltarea capsulitei adezive în trecut – S-a constatat că la aproximativ 6-17%, problema revine în decurs de 5 ani afectând umărul opus.
Alte boli și probleme medicale:
• Bolile tiroidiene (hipotiroidism și hipertiroidism)
• Depresie
• Bolile cardiovasculare
• Afecțiuni ale plămânului
• Cancerul de sân
• Operația pe cord deschis
• Polimialgia reumatoidă
• Boala Parkinson
Tratament
Tratamentul umărului înghețat presupune practicarea unor exerciții și aplicarea unor procedee terapeutice, ce au ca scop creșterea mobilității articulare. Administrarea de medicamente corticosteroide și injectarea anestezicelor în capsula articulară sunt de asemenea indicate pentru a facilita procesul de recuperare. Într-un procent mic al cazurilor, este necesară intervenția chirurgicală artroscopică pentru a elibera articulația și pentru a îmbunătăți mobilitatea.
Referințe:
www.webmd.com
https://orthoinfo.aaos.org
www.mayoclinic.org
www.sports-health.com
Descriere
Sindromul de tunel carpian este o afecțiune ce presupune comprimarea nervului median, localizat la nivelul feței palmare a mâinii. Nervul median asigură funcția senzitivă la nivelul suprafeței palmare laterale, policelui, degetului arătător, degetului mijlociu și pe o parte a degetului inelor. De asemenea, asigură inervarea mușchiului pronator , flexorilor (cu excepția flexorului carpi ulnaris și o regiune a flexorului digitorum profund, inervați de nervul ulnar .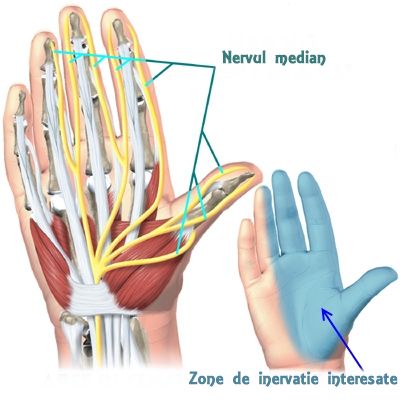
Inflamarea mușchilor asociați tunelului carpian, produce o compresie la nivelul nervului median.
Cauze
În cele mai multe situații, există o combinație de factori care declanșează sindromul de tunel carpian. Studiile arată că femeile și persoanele în vârstă sunt mai predispuse să dezvolte această afecțiune. Printre cauzele principale, se numără:
Ereditatea. Este un factor important, deoarece tunelul carpian poate fi mai îngust în cazul unor pesoane, din cauza particularităților anatomice moștenite.
Mișcările repetitive ale mâinilor. Efectuarea îndelungată a activităților ce presupun mișcări ale încheieturii mâinii, pot inflama tendoanele, care vor pune presiune pe nervul median.
Poziția mâinii. Unele activități presupun o flexie sau extensie exagerată a articulației mâinii pentru intervale prelungite de timp, fapt care crește presiunea asupra nervului.
Există afecțiuni care pot avea simptome similare cu cele specific sindromului de tunel carpian.
- Artrita
- Leziunile ligamentare
- Neuropatiile
- Traumatismele de la nivelul încheieturii mâinii
- Comprimarea rădăcinii nervoase C6-C7
Deși nu se întâmplă des, la unele persoane, sindromul de tunel carpian se declanșează în anumite situații precum:
- Amiloidoza , o afecțiune care se manifestă prin depunearea proteinelor amiloid în țesuturi și organe
- Diabetul
- Perioada sarcinii
- Artrita reumatoid[
- Probleme ale tiroidei
- Tratamente contraceptive
Activități profesionale care presupun utilizarea repetitivă a încheieturii mâinii
- Manufactura
- Munca la o linie de asamblare
- Mecanica auto
- Lucrul la calculator
- Munca în construcții și instalații
Simptome
Printre simptomele sindromului de tunel carpian, se numără:
- Amorțeală, furnicături, senzație de arsură și durere, în principal la nivelul policelui, arătătorului, degetului mijlociu și inelarului
- Senzații ocazionale de tip șoc dureros care se resimte la nivelul degetelor 1-4
- Durere și furnicături resimțite de la antebraț până la umăr
- Slăbiciunea musculaturii mâinii
- Scăpatul obiectelor din mână și pierderea propriocepției ( dificultatea conștientizării locului unde se află mâna)
De cele mai multe ori, sindromul de tunel carpian se declanșează gradual, fără dureri evidente, simptomele fiind rare la inceput.
Prevenire
Deși nu există strategii dovedite care pot preveni sindromul de tunel carpian, pot fi folosite metode diverse pentru a reduce stresul repetativ de la nivelul încheieturii mâinii:
- Reducerea forței utilizate pentru realizarea prehensiunea ( acțiunea mâinii de a prinde cu ajutorul degetelor) în timpul activităților profesionale
- Pauzele scurte și frecvente în care se urmărește întinderea și destinderea musculaturii mâinilor și antebrațelor.
- Evitarea menținerii extensiei sau flexiei pe o perioadă îndelungată
- Corectarea posturii . Aducerea umerilor spre înainte și încordarea musculaturii gâtului, contribuie la comprimarea rădăcinilor nervoase de la nivel cervical.
- Schimbarea mouse-ului la computer astfel încât să asigure confortul pe tot timpul lucrului la PC.
- Menținerea căldurii la nivelul mâinilor . Disconfortul termic caracteristic perioadelor reci poate crește inflamația la nivelul articulațiilor mâiniii
Tratament kinetic
Prin tratamentul kinetoterapeutic se urmărește reducerea inflamației prin exerciții menite să echilibreze tonicitatea musculară, proceduri de terapie manuală și stretching. În cazuri grave, poate fi necesar tratamentul chirurgical.
Referințe
https://www.mayoclinic.org/diseases-conditions/carpal-tunnel-syndrome/symptoms-causes/syc-20355603
https://www.nhs.uk/conditions/carpal-tunnel-syndrome/
https://www.healthline.com/health/carpal-tunnel-syndrome
https://www.webmd.com/pain-management/carpal-tunnel/carpal-tunnel-syndrome#1
https://teachmeanatomy.info/upper-limb/nerves/median-nerve/
Definiție
Torticolisul este o afecțiune produsă de o contractură a musculaturii gâtului care limitează mișcările de rotație și înclinare a capului. Există diferite varietăți de torticolis, clasate după cauzele lor.
 Torticolisul obişnuit sau banal apare uneori după o mişcare brutală şi forţată a gâtului.
Torticolisul obişnuit sau banal apare uneori după o mişcare brutală şi forţată a gâtului.
Torticolisul congenital este cauzat de o dezvoltare asimetrică a mușchilor sternocleidomastoidieni, fapt care produce o înclinare a capului spre partea afectată și o contrarotație.
Torticolisul spasmodic, de cauză necunoscută, intră in cadrul afecțiunilor în decursul cărora contracturile provoacă poziţii anormale ale corpului. Se observă accese de dureri şi de redoare a gâtului, în timpul cărora survin contracturi succesive. Capul poate fi în rotaţie (torticolis), în înclinaţie pe o parte (laterocolis), în flexie spre în faţă (antecolis) sau în extensie spre spate (retrocolis).
Torticolisul simptomatic apare ca simptom a unei boli, leziuni ale coloanei vertebrale cervicale sau ale unor traumatisme produse la nivelul gâtului.
Cauze
Adesea, torticolisul se poate declanșa în următoarele situații:
- Mișcările bruște ale gâtului
- Dormitul într-o poziție nefirească
- Șocurile emoționale sau anxietatea, care produc o contractură involuntară a gâtului
- Menținerea îndelungată a unei poziții nefirești la nivelul gâtului. De cele mai multe ori, torticolisul apare la persoanele care au o profesie ce presupune menținerea unei poziții de lucru relativ fixă, pe o durată de câteva ore.
- Leziuni produse la nivel cervical
- Reacție adverse la anumite tipuri medicamente
Simptome
Cele mai frecvente simptome observate sunt:
- Contractarea nefirească a musculaturii gâtului
- Durere la nivelul umerilor
- Reducerea mobilității gâtului
- Blocarea gâtului intr-o poziție nefirească
- Durerile de cap
Tratament
Principalul obiectiv al tratamentului, este redarea mobilității gâtului prin echilibrarea tonusului muscular. Câteva dintre metodele prin care se poate realiza acest lucru sunt:
- Exercițiile de kinetoterapie de stretching și stabilitate
- Masajul pe țesutul de profunzime
- Reeducarea posturală globală
- Odihna
- Aplicarea locală alternativă a copresiilor calde și reci pe suprafața afectată pentru a favoriza relaxarea musculară și circulația locală.