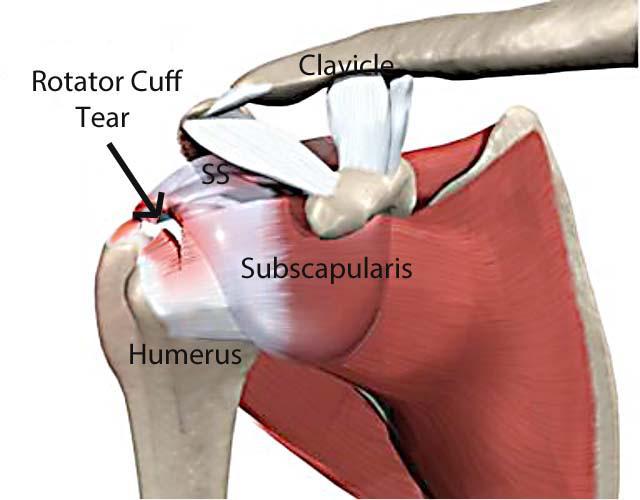
Articulația umărului este alcătuită din 3 oase: humerusul ( regiunea proximală), omoplatul și clavicula. Articulația gleno-humerală este una de tip bilă. Practic, capul humeral (bila) aderă pe suprafața cavității glenoide a scapulei.
Brațul este menținut în acest mod de mușchii coafei rotatorii.
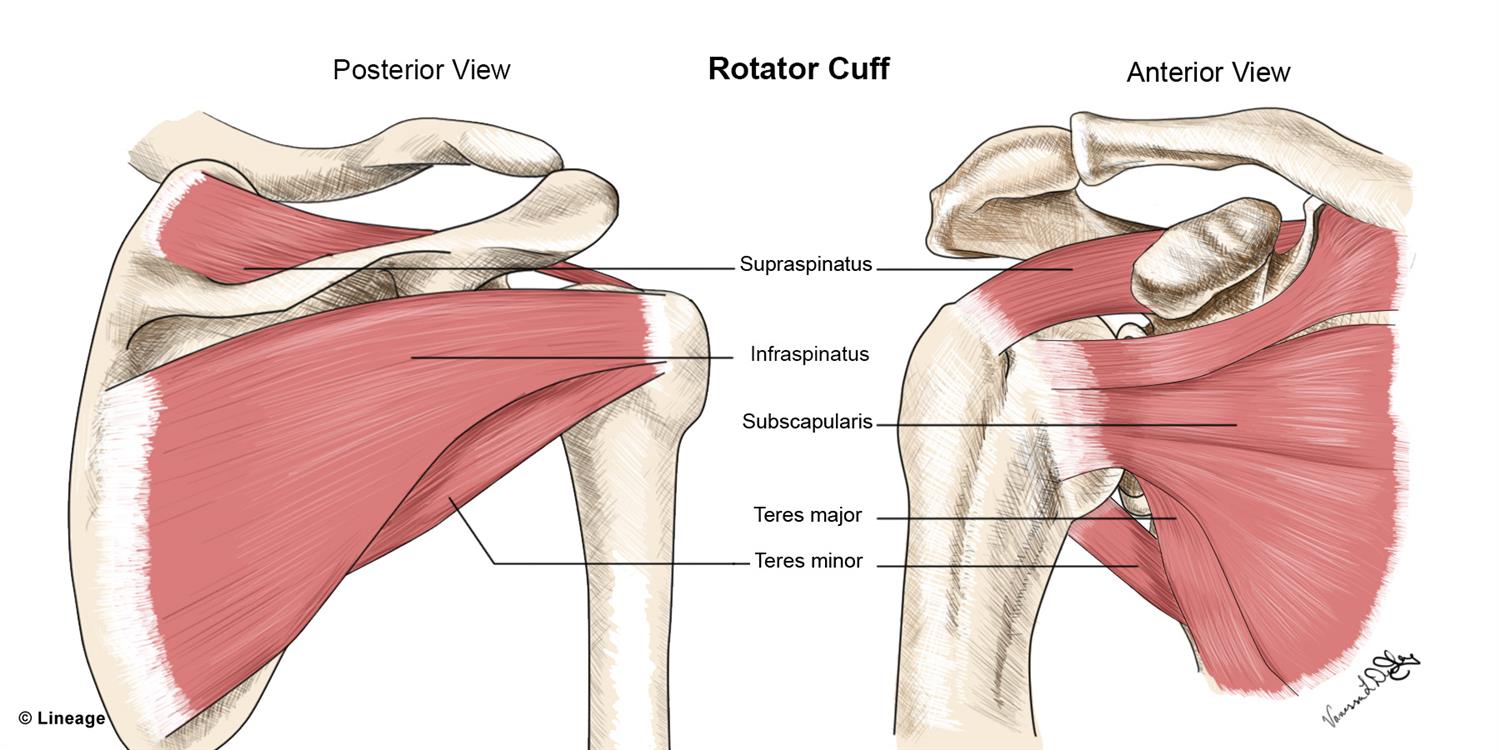
Termenul de coafă rotatorie definește 4 mușchi distincți care asigură forța și stabilitatea mișcărilor făcute de articulația umărului. Acești mușchi mai poartă denumirea de SITS, fiecare literă din această abreviere fiind inițiala fiecărui mușchi (supraspinos, infraspinos, teres minor și subscapular).
Mușchii își au originea pe scapulă (omoplat) și se inseră pe capul humerusului, înconjurând astfel articulația glenohumerală. Acești mușchi sunt implicați într-o multitudine de mișcări precum flexia, abducția, rotația internă și rotația externă.
Mișcarea este faciliată de bursa acromială care asigură lubrifierea articulației. Astfel, tendoanele mușchilor ce alcătuiesc coafa rotatorie alunecă liber atunci când mișcăm brațul. În cazul unei leziuni la nivelul coafei rotatorii, bursa poate deveni la rândul ei inflamată și durereoasă.
Cauze și factori de risc
Leziunile de coafă rotatorie devin comune odată cu înaintarea în vârstă. Totuși, acestea pot surveni mai devreme în cazul persoanelor care au profesii (muncitori, pictori, tâmplari, manipulatori de marfă) sau practică sporturi (volei, handbal, tenis, etc.) ce prespun efectuarea mișcărilor repetitive deasupra capului.
- Printre cele mai comune leziuni de coafă rotatorie, se numără:
- Microrupturile sau macrorupturile fibrelor musculare sau a tendoanelor
- Tendinitele (inflamație acută a țesuturilor moi)
- Tendinopatiile ( degenerescența sau iritarea cronică a țesuturilor moi)
- Sindromul de impingement (disfuncție biomecanică a articulației umărului)
Există două cauze principale ale rupturilor de coafă rotatorie : Leziunile acute și procesele degenerative.
Leziunile acute – Acestea apar în momentul în care se produce un traumatism direct (căzătură, lovitură sau o mișcare bruscă la nivelul umărului), care poate fi însoțit de fracturarea claviculei sau de dislocarea umărului.
Procesele degenerative – Odată cu înaintarea în vârstă, abilitatea naturală de refacere a mușchilor și tendoanelor se reduce, iar mișcările repetitive și pintenii osoși creează leziuni la nivelul coafei rotatorii.
Simptome
Printre cele mai comune simptome ale leziunilor de coafă rotatorie, se numără:
- Durere în repaus sau în timpul nopții, în special dacă dormim pe partea afectată
- Durere în timpul ridicării și coborârii brațului sau în anumitor mișcări
- Slăbiciune musculară în timpul ridicării sau rotării brațului
- Pocnituri ușoare în articulație atunci când se efectuează anumite mișcări
Tratament
În aproximaiv 80% din cazuri, tratamentul non chirurgical va elimina durerea și va îmbunătăți funcția umărului. Printre metodele specifice, se numără:
Repausul – Evitarea mișcărilor din articulația umărului, pentru o anumită perioadă, poate favoriza refacerea țesuturilor moi.
Evitarea activităților care presupun mișcări repetitive și solicitante din articulația umărului
Administrarea medicamentelor antiinflamatoare nesteroidiene pentru a reduce durerea și edemul.
Kinetoterapia și exercițiile de forță – Exercițiile specifice au scopul de a recupera amplitudinea de mișcare, stabilitatea și forța mușchilor coafei rotatorii. Tonifierea musculară asigură prevenirea leziunilor ulteriore.
Injecțiile cu antiinflamatoare steroidiene – Dacă odihna, medicația și fizioterapia nu reduc durea, o injecție cu un anestezic local și cu cortizon se pot dovedi utile.
Avantajul principal al tratamentului nonchirurgical este evitarea unor complicații ce pot apare în urma unei operații (infecție, rigiditate permanentă, prelungirea perioadei de recuperare, complicații apărute în urma anesteziei, etc.)
Prevenire
Pentru a evita leziunile de coafă rotatorie, se recomandă exersarea mușchilor care facilitează mișcările specifice articulației umărului, în special a celor care realizează rotația externă a brațului. De asemenea, trebuie acordat timp suficient repausului dacă activitățile profesionale sau sportive presupun efectuarea unor mișcări repetitive .
Surse
https://orthoinfo.aaos.org/en/diseases–conditions/rotator-cuff-tears/
https://www.mayoclinic.org/diseases-conditions/rotator-cuff-injury/symptoms-causes/syc-20350225
https://my.clevelandclinic.org/health/diseases/8291-rotator-cuff-tears-overview
https://www.physio-pedia.com/Rotator_Cuff_Tears
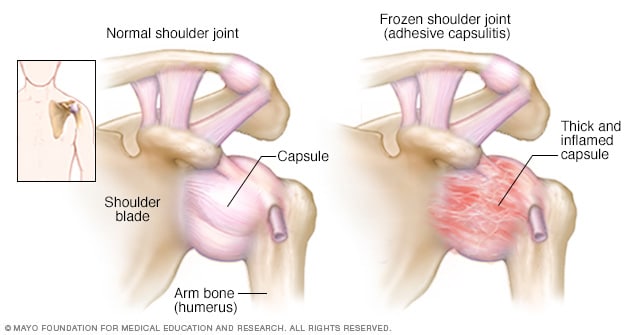
Umărul înghețat sau capsulita adezivă, este o afecțiune ce se caracterizează prin rigiditate și durere la nivelul articulației scapulo-humerale.
Simptomele încep să apară gradual, amplificându-se odată cu trecerea timpului.
Oasele, ligamentele și tendoanele care intră în alcătuirea articulației umărului sunt grupate într-o capsulă articulară. Practic, se produce o limitare a mișcării atunci când capsula articulară se rigidizează.
Simptome
Simptomele specifice umărului înghețat sunt asociate cu trei faze:
• Faza dureroasă – Faza inițială durează între 6 săptămâni și 9 luni. În tot acest timp, durerea se amplifică gradual iar mobilitatea începe să scadă.
• Faza adezivă – În acest stadiu, durerea se reduce, iar articulația devine rigidă. Activitățile de bază precum îmbrăcatul devine dificil. Mai mult, musculatura umărului este vizibil atrofiată din cauza inactivității.
• Faza de recuperare – Această fază durează între 6 luni și 2 ani . Forța musculară și mobilitatea își revin aproape complet iar durerea continuă să scadă.
Durerea difuză – Durerea este resimțită la nivelul umărului și uneori în partea superioară a brațului. Durerea apare gradual și se intensifică odată cu mișcarea umărului. Durerea este accentuată în faza incipientă și scade în fazele ulterioare.
Rigiditate la nivelul umărului – Se observă o reducere importantă a mobilității în cazul umărului înghețat. Persoanele, în general tind să evite durerea în această perioadă , așa că evită să facă mișcările specifice articulației umărului, fiind creat un cerc vicios care atrofiază musculatura coafei rotatorii, iar ca urmare, mobilitatea scade și mai mult.
Probleme cu somnul – Dormitul pe partea afectată este inconfortabilă și adesea dureroasă. Se recomandă sprijinirea brațului afectat pentru a evita disconfortul.
Cauzele și factori de risc:
Umărul înghețat este o afecțiune ce poate fi dezvoltată la orice vârstă , dar, de obicei apare la adulții cu vârste cuprinse între 40 și 60 de ani.
Genul – Femeile sunt mai predispuse să sufere din cauza capsulitei adezive. Experții asociază acest aspect cu schimbările hormonale, mai ales cu cele specifice menopauzei.
Diabetul – Persoanele cu diabet reprezintă un procent de 10-20% din totalul pacienților care suferă de umăr înghețat, compartiv cu 2% din populația generală. Motivul exact nu este cunoscut, dar unii experți susțin teoria conform căreia moleculele de glucoză se atașează de proteinele de colagen , cauzând astfel rigiditatea articulară. De asemenea, persoanele cu diabet au tendința de a dezvolta această afecțiune la ambii umeri.
Perioadele de inactivitate – Lungile perioade de inactivitate rezultate în urma unei intervenții chirurgicale, fracturi, unui infarct sau a unei boli, pot determina apariția umărului înghețat. În aceste perioade de repaus se recomandă efectuarea unor exerciții kinetoterapeutice, menite să prevină rigiditatea articulară.
Dezvoltarea capsulitei adezive în trecut – S-a constatat că la aproximativ 6-17%, problema revine în decurs de 5 ani afectând umărul opus.
Alte boli și probleme medicale:
• Bolile tiroidiene (hipotiroidism și hipertiroidism)
• Depresie
• Bolile cardiovasculare
• Afecțiuni ale plămânului
• Cancerul de sân
• Operația pe cord deschis
• Polimialgia reumatoidă
• Boala Parkinson
Tratament
Tratamentul umărului înghețat presupune practicarea unor exerciții și aplicarea unor procedee terapeutice, ce au ca scop creșterea mobilității articulare. Administrarea de medicamente corticosteroide și injectarea anestezicelor în capsula articulară sunt de asemenea indicate pentru a facilita procesul de recuperare. Într-un procent mic al cazurilor, este necesară intervenția chirurgicală artroscopică pentru a elibera articulația și pentru a îmbunătăți mobilitatea.
Referințe:
www.webmd.com
https://orthoinfo.aaos.org
www.mayoclinic.org
www.sports-health.com